On estime que l’endométriose touche 10 à 15 % des femmes en âge de procréer. En général, elle débute à l’adolescence, mais comme l’identification de ses causes prend souvent du temps, l’incidence la plus élevée des signes se situe entre 20 et 29 ans. Toutefois, un diagnostic peut être posé à n’importe quel âge de la vie reproductive d’une femme.
Stress et contexte familial
Influence génétique et immunitaire
Le risque de développer une lésion endométriale est multiplié par 6 chez les femmes ayant des antécédents familiaux, traduisant une prédisposition génétique marquée. Un stress chronique affaiblit le système immunitaire, facilitant la prolifération de cellules endométriales en dehors de l’utérus. Cette maladie est responsable de 35 à 50 % des cas d’infertilité féminine selon l’INSERM.
Une douleur multifactorielle et invalidante
L’endométriose est une affliction chronique parmi les plus douloureuses. Elle entraîne des douleurs pelviennes sévères, des troubles urinaires, digestifs, respiratoires, ainsi qu’une fatigue chronique et des migraines. Sa dimension systémique s’explique par la migration régulière de cellules endométriales dans divers tissus du corps.
Quelques concepts importants
Implantation ectopique du tissu endométrial
La muqueuse utérine, habituellement éliminée pendant les menstruations, peut dans certains cas se fixer à d’autres zones corporelles. Ces implantations anormales continuent de réagir au cycle hormonal et provoquent des saignements internes, inflammations, kystes et adhérences.
Dissociation entre taille et degré de douleur
La sévérité des douleurs ne dépend pas de la taille des lésions endométriales. Des foyers très localisés peuvent être extrêmement douloureux. À chaque cycle, l’inflammation augmente, créant des adhérences intra-pelviennes qui aggravent la douleur et peuvent déclencher des troubles digestifs, urinaires ou neurologiques.
Signes de l’endométriose
Migration des cellules en dehors du pelvis
Des études suggèrent que les cellules endométriales peuvent voyager via le système vasculaire ou lymphatique jusque dans les poumons, le foie, voire le cerveau. Cette théorie de l’« endométriose itinérante » expliquerait certaines localisations rares. Pour certaines patientes souffrant de douleurs pelviennes chroniques associées à des varices veineuses, l’embolisation des varices pelviennes apparaît comme une technique médicale innovante et peu invasive permettant de soulager efficacement ces symptômes.
Douleurs cycliques et chroniques
Les douleurs de l’endométriose s’installe progressivement. Elles débutent souvent quelques jours avant les règles, s’intensifient pendant celles-ci et peuvent persister après. Elles s’accompagnent parfois de symptômes digestifs (diarrhées, ballonnements), urinaires (brûlures, difficultés mictionnelles) ou lombaires.
Quelles sont les causes de la maladie ?
On ne sait pas exactement quels facteurs conduisent au développement de la lésion endométriale, mais il existe des théories.
Théorie des menstruations rétrogrades
Environ 90 femmes souffrent de ce que l’on appelle des menstruations rétrogrades. Comme son nom l’indique, dans ce processus, au lieu que le flux sanguinsuive son flux normal et soit expulsé par le vagin, il suit un autre chemin. Une partie de ce flux menstruel finit par retourner vers les trompes utérines, ce qui entraîne l’extraavamento d’une petite quantité de flux sanguindans la cavité abdominale et le péritoine (membrane qui recouvre la cavité abdominale).
Cette théorie de 1921 n’explique cependant pas comment l’endométriose migre vers des endroits éloignés de la cavité abdominale, comme la paroi abdominale, le cerveau et le poumon. Cette théorie pose un autre problème : si 90 patientes ont des menstruations rétrogrades, pourquoi seulement 10 à 20 % d’entre elles souffrent-elles d’endométriose ? Il y a des filles qui, même si elles sont nées sans organe de la gestation en raison d’une anomalie, peuvent en souffrir tout au long de leur vie. Et les filles qui n’ont jamais eu leurs règles, et même les hommes, aussi incroyable que cela puisse paraître, peuvent souffrir d’endométriose.
Théorie des anomalies pelviennes
Les filles dont l’anatomie des organes pelviens est altérée sont plus susceptibles de souffrir d’endométriose, principalement en raison de facteurs mécaniques. Ces facteurs font que le flux sanguin rencontre un obstacle, ce qui entraîne un plus grand reflux hors des trompes utérines.
Théorie de l’hérédité
De nombreuses recherches montrent que l’endométriose a une forte composante génétique. Par exemple, si la mère ou la sœur a été diagnostiquée avec l’infection, le risque est 7 à 10 fois plus élevé que pour une personne sans cette hérédité. La gravité de l’infection, avec une implication importante de sites tels que l’intestin et la vessie, est plus importante que chez une personne sans antécédents familiaux de l’infection. La connaissance de la génétique moléculaire a apporté de nouvelles informations sur le sujet. Les chercheurs ont observé et identifié les conditions suivantes chez les patients atteints d’endométriose qui renforcent la théorie de l’hérédité.
Théorie de la métaplasie celomique
C’est aujourd’hui la principale théorie, qui suggère que lorsque les cellules mésodermiques qui forment les organes de la région pelvienne, de l’abdomen ou des poumons sont exposées à un stimulus hormonal ou inflammatoire, elles peuvent se transformer en tissu endométrial.
Le rôle du système immunitaire dans l’endométriose
Des études indiquent que le système immunitaire joue un rôle important dans la manifestation ou non de cette maladie. Chez une femme atteinte d’endométriose, elle ne semble pas fonctionner parfaitement, ce qui permet aux cellules endométriales de se développer aux mauvais endroits.
Sensation douloureuse- forte indication d’endométriose
La sensation douloureuse pendant le cycle menstruel n’est pas normale, alors ne l’ignorez pas. Une femme atteinte d’endométriose a tendance à ressentir un malaise qui commence à la fin du cycle menstruel (avant la prochaine ovulation) et dure quelques jours. Dans ce cas, la sensation douloureuse peut varier de légère, modérée à sévère ou invalidante, s’aggraver avec le temps, d’un cycle à l’autre et s’accompagner de nausées, de diarrhées, de douleurs dans le dos et les jambes.
Comment diagnostiquer l’infection ?
Après l’identification de l’infection par des signes cliniques, le processus d’identification de ses causes comprend 5 étapes.
Étape 1 : examen physique
Elle consiste en une évaluation gynécologique approfondie. L’examen par toucher vaginal effectué par un professionnel spécialisé est l’un des moyens les plus efficaces pour diagnostiquer l’endométriose.
Étape 2 : examen en laboratoire
Un test sanguin pour vérifier le marqueur CA-125. Plusieurs marqueurs ont été étudiés, mais aucun ne s’est avéré spécifique à l’endométriose. Le CA-125 est le plus utilisé, mais il n’est pas non plus considéré comme un très bon marqueur. Un résultat CA-125 normal (qui survient chez la plupart des femmes) n’exclut pas la présence de tissu endométrial. De même, une augmentation de la dose n’est pas certaine que la fille soit atteinte de l’infection, car elle change également dans les cas de kystes ovariens, de myomes, d’adénomyose, de grossesse et de tumeurs du foie et des ovaires. Le CA-125 apparaît généralement en plus grande quantité dans le flux sanguinen cas d’inflammation, un processus qui accompagne généralement cette infection. Pour la plupart des laboratoires, un indice CA-125 inférieur à 35 U/mL est considéré comme normal. Pour vérifier le dosage, il est préférable de faire une prise de flux sanguinentre le premier et le troisième jour du cycle menstruel pendant les saignements.
Étape 3 : tests d’imagerie
L’échographie est la plus répandue et peut l’être.
Étape 4 : diagnostic chirurgical
C’est la seule façon de confirmer le diagnostic d’endométriose avec 100 et certitude. La biopsie avec ablation du tissu d’endométriose est pratiquée au cours de l’intervention chirurgicale. Elle est généralement réalisée par vidéolaparoscopie. La vérification visuelle de l’infection est faite, puis le foyer d’endométriose est complètement retiré et envoyé pour analyse. La chirurgie abdominale ouverte est peu utilisée car il n’est pas possible d’avoir un accès adéquat à l’arrière du bassin, c’est-à-dire derrière l’utérus, où se trouvent la plupart des foyers de l’infection. Actuellement, une nouvelle technologie, la robotique, est utilisée dans les soins chirurgicaux de l’endométriose en offrant une meilleure vue de la cavité abdominale grâce à des images en 3D. Dans tous les cas, l’intervention se fait en salle d’opération, sous anesthésie générale.
Étape 5 : classification de l’infection
Une fois l’identification de la cause posée, le médecin utilisera un système mis au point par la Société américaine de médecine de la reproduction en 1996 pour classer l’endométriose en 4 stades, en tenant compte de : l’étendue de la lésion, sa localisation, sa gravité et sa surface ou sa profondeur. Cette infection est superficielle lorsqu’elle se loge uniquement dans la partie externe de l’organe. Et profond, lorsqu’il atteint plus de 5 mm de profondeur à l’intérieur de la paroi d’organes tels que la vessie, l’uretère, le vagin, l’intestin et la région rétrocervicale (derrière l’utérus). Ce système commence par un score pour établir le classement. L’endométriose peut être classée comme minime, légère, modérée ou grave.

Traitements de l’endométriose
Il existe des soins pour soigner l’endométriose, mais ils ne garantissent pas une guérison permanente, mais seulement le soulagement des signes ou le contrôle des complications.
Il existe différentes classes de drogues. Certains soulagent la sensation douloureuse et diminuent l’inflammation. D’autres thérapies suppriment la croissance du tissu endométrial et provoquent le rétrécissement des morceaux de muqueuse utérine implantés à l’extérieur de l’utérus, voire leur inactivation. Cependant, aucun des soins disponibles n’est capable d’éliminer l’infection, ni de faire régresser les adhérences et les distorsions anatomiques déjà présentes. Après les soins hormonaux, qui réduisent ou paralysent momentanément le fonctionnement des ovaires, l’endométriose a tendance à ne s’arrêter que lorsque les ovaires fonctionnent à nouveau. Cela se produit quelques mois après l’interruption du traitement. Le type de médicament qui fonctionne le mieux dépend de la tolérance aux effets secondaires que chaque médicament provoque, et cela varie d’une femme à l’autre.
Imiter une grossesse
L’endométriose est une maladie qui dépend des œstrogènes pour se développer. La progestérone est l’hormone antagoniste, c’est-à-dire qu’elle a une action opposée à celle de l’œstrogène. La progestérone est donc un « bon remède pour l’endométriose ». On pense que la grossesse réduit considérablement les signes de l’endométriose et arrête sa croissance en raison des niveaux élevés de progestérone. C’est pourquoi on utilise des soins qui augmentent le taux de progestérone.
Substances utilisées
La forme synthétique de la progestérone ou du progestatif, l’acétate de médroxyprogestérone (AMP), était largement utilisée pour traiter l’endométriose. Elle a une structure très similaire à celle de l’hormone naturelle et agit en bloquant l’ovulation, de la même manière que la pilule. Un autre progestatif couramment utilisé est l’acétate de noretisterone. Une troisième option est l’acétate de mégestrol, bien qu’il soit le plus souvent utilisé pour les soins du cancer. Le lévonorgestrel et le désogestrel sont actuellement les deux progestatifs les plus utilisés dans les soins cliniques de l’endométriose. Ils peuvent être utilisés sous forme orale, en utilisation continue, ou par le système de libération intra-utérine du lévonorgestrel, un dispositif qui libère l’hormone quotidiennement.
Actuellement, une progestérone synthétique appelée diénogeste gagne en importance dans les soins de l’endométriose. Il est capable, outre le blocage de l’ovulation, de provoquer une atrophie importante au foyer de l’infection, avec blocage des menstruations et grande réduction des signes de douleur. Ces soins peuvent être utilisés pendant plusieurs mois d’affilée. Les progestatifs plus anciens peuvent provoquer des effets secondaires à long terme en raison d’un dosage normal élevé. Ce n’est plus le cas car la préférence est donnée à l’utilisation de soins à faible dose et administrés en continu.
Les effets secondaires des pilules contraceptives
Comme les pilules contraceptives, les progestatifs peuvent avoir des effets secondaires.
Imiter la ménopause
Une autre forme de remède hormonal est celle qui simule la ménopause. Il agit également sur les récepteurs cérébraux liés à l’hypophyse, induisant une ménopause temporaire. Ces soins permettent de contrôler la ménopause.
Drogues utilisées
Les soins utilisés pour simuler la ménopause sont appelés agonistes de la GnRH, une hormone produite par l’hypothalamus, qui agit en stimulant l’hypophyse à produire de la FSH et de la LH. Ces deux dernières hormones stimulent les ovaires à produire des œstrogènes et de la progestérone. Sans le stimulus sur les ovaires, les niveaux d’œstrogènes chutent beaucoup, ce qui stoppe le stimulus de croissance de la muqueuse utérine. Une femme qui utilise des agonistes de la GnRH constate une réduction significative de la douleur. Les agonistes de la GnRH ne sont utilisés que dans les cas d’endométriose extrêmement avancée, en complément d’une intervention chirurgicale. Ils peuvent être administrés sous forme injectable, en spray nasal ou en implant sous la peau. Mais ils doivent être utilisés pendant 6 mois maximum en raison de leurs effets secondaires tels que : maux de tête, insomnie, perte de cheveux, dépression, perte de masse osseuse, sécheresse vaginale et vagues de chaleur. Malheureusement, comme pour d’autres remèdes, l’infection peut repousser et les signes peuvent réapparaître après un certain temps de suspension de l’utilisation. Il n’est pas indiqué pour les jeunes qui n’ont pas encore connu la puberté, ni pour une femme enceinte.
Méthodes hormonales : pilule et stérilet
Les contraceptifs oraux, en plus de prévenir la grossesse, sont également efficaces pour traiter les douleurs et les saignements causés par l’endométriose. Ce type de médicament supprime l’action des hormones hypophysaires LH et FSH, et empêche l’ovulation. La progestérone qu’elle contient inhibe également la croissance du tissu endométrial.
En général, on utilise la pilule monophasique, qui offre chaque jour la même quantité et la même combinaison de soins. Il existe des pilules qui tentent de simuler de manière de plus en plus réelle un cycle hormonal normal, en modifiant la quantité et la combinaison des hormones au fil des jours. Le médecin peut prescrire que vous preniez la pilule tous les jours pendant 3 ou 4 mois sans interruption, ce qui vous empêche d’avoir vos règles, pour éviter les douleurs et autres signes désagréables de cette période.
Les contraceptifs sous forme de patchs cutanés ou d’anneaux vaginaux peuvent également être utilisés comme pilule dans les soins de l’infection. Elle ne fait que modifier la voie d’administration de l’hormone, étant une excellente alternative pour les femmes qui ont une intolérance à la pilule orale.
Effets secondaires
Les effets secondaires sont les suivants : gonflement de l’abdomen et des jambes, saignements entre les règles, sensibilité des seins, augmentation de l’appétit, notamment pour les sucreries, et nausées. Plus rarement, une thrombose peut survenir (s’il existe une certaine prédisposition et si une pilule contenant des œstrogènes de synthèse – l’éthinylestradiol – est utilisée).
Il y a aussi les pilules à base de progestérone uniquement, qui bloquent l’action des œstrogènes. Ils sont administrés en continu, ce qui permet à la femme d’arrêter de saigner. Les principales pilules de cette classe de soins contiennent du lévonorgestrel, du désogestrel ou du diénogeste. Ces substances provoquent une atrophie progressive de l’infection et, dans certains cas, elle régresse. Cela permet d’améliorer les signes, en particulier la douleur. Les effets secondaires de la pilule de progestérone sont les suivants : fuites de sang, gonflement, augmentation de la graisse et perte de cheveux, acné, augmentation de l’appétit et changements d’humeur.
DIU
Le stérilet aux hormones est une autre méthode hormonale qui peut être utilisée pour soulager les douleurs causées par l’endométriose. En effet, elle réduit également la prolifération des cellules endométriales. La progestérone présente dans le dispositif (lévonorgestrel) affecte principalement la muqueuse utérine à l’intérieur de l’organe de la gestation et la glaire du col de l’utérus, évitant la grossesse et provoquant moins d’effets secondaires systémiques, puisque son action est locale. Le stérilet présente un certain nombre d’avantages dans les soins de l’endométriose. Mais il y a des contre-indications au stérilet.
Autres médicaments pour les soins de l’endométriose
Outre les soins hormonaux, certains agissent différemment, principalement pour soulager la douleur.
Anti-inflammatoires utilisés dans les soins de l’endométriose
L’endométriose s’accompagne généralement d’une inflammation. Ces soins sont donc efficaces. Les soins à faible dose sont vendus sans ordonnance. Ils contribuent à réduire l’inflammation due aux adhérences provoquées par l’infection et le processus inflammatoire lui-même provoqué par la stimulation du foyer de l’endométriose.
Les antiprogestatifs sont des soins qui réduisent les récepteurs d’œstrogène et de progestérone, les études les plus récentes étant la gestrinone et la mifépristone. Ces deux substances ont une action androgène et provoquent une atrophie de la muqueuse utérine, ce qui entraîne une diminution de l’effet inflammatoire du foyer de l’endométriose et, par conséquent, de la douleur.
Les SERMS (inhibiteurs sélectifs des récepteurs d’œstrogènes) se comportent comme des œstrogènes dans certains tissus et comme des bloqueurs d’hormones dans d’autres. Le raloxifène est le plus étudié dans les soins de l’endométriose, mais son utilisation est encore assez limitée. Les inhibiteurs de l’aromatase empêchent la conversion des œstrogènes par l’enzyme aromatase. Cela réduit la production de cette hormone, bloquant la croissance du foyer d’endométriose. Mais ils sont peu utilisés en raison de leurs effets secondaires.
Analgésicos
Pour de nombreuses femmes, la sensation douloureuse est le pire malaise causé par l’infection.
Acétaminophène
Les acétaminophènes sont le type d’analgésique le plus courant. En plus de soulager la douleur, ils ont également une action sur la baisse de la température corporelle. Ils ne provoquent pas d’irritation de l’estomac, comme le SAA et les anti-inflammatoires. Ils peuvent donc être utilisés pendant une période plus longue, mais ils n’ont pas d’action anti-inflammatoire, ce qui est important dans le cas de l’endométriose.
AAS
L’AAS (acide acétylsalicylique) agit à la fois sur la sensation douloureuse et l’inflammation, en agissant sur deux fronts. L’AAS inhibe la prostaglandine, responsable des coliques utérines. La dose quotidienne ne doit pas dépasser 2,4 mg, sauf indication médicale. Consultez votre médecin, les effets secondaires tels que les saignements graves et les ulcères d’estomac peuvent rendre ce type de médicament dangereux, surtout si vous souffrez d’insuffisance cardiaque, de reflux, de maladie du foie ou des reins.
Mais le SAA ne doit pas être pris pendant une période prolongée, car sa consommation entraîne un certain nombre d’effets indésirables tels que : constipation ou diarrhée, somnolence, rétention d’eau, maux de tête, nausées et vomissements, éruptions, diminution du flux sanguin vers les reins et augmentation de la pression sanguine pour les personnes sensibles. Par conséquent, son indication est de plus en plus restreinte.
Opioïdes et antidépresseurs
Les opioïdes sont une catégorie d’analgésiques puissants, mais ils ne peuvent être vendus que sur ordonnance. Certaines classes d’antidépresseurs ont des propriétés analgésiques et diminuent la sensation douloureuse chronique chez jusqu’à 50 patients. La principale classe utilisée est celle des « tricycliques », qui bloquent les voies de la sensation douloureuse vers le SNC, ce qui fait monter le seuil de la douleur. Ils modifient également la sécrétion d’endorphine et de sérotonine, qui aident à équilibrer l’humeur et à bloquer la douleur.
Nouveaux traitements pour l’endométriose
Ils visent à attaquer non seulement les signes, mais aussi à affronter l’infection.
Chirurgie pour les soins de l’endométriose
Lorsque l’endométriose a déjà atteint plusieurs organes, le plus indiqué est de partir en chirurgie. De plus, même dans les cas d’endométriose moins avancée, lorsqu’il n’y a pas eu d’amélioration des signes de sensation douloureuse après 6 mois à 1 an de remède médicamenteux, une intervention chirurgicale est recommandée.
Elle peut être réalisée par laparoscopie (technique réalisée par le nombril), qui, en plus d’aider au diagnostic, est également utilisée pour éliminer l’infection. Dans de rares cas, la laparoscopie peut être remplacée par une laparotomie. Dans ce cas, une plus grande incision est faite dans l’abdomen.
Lorsque l’infection est à un stade plus avancé et s’est déjà profondément installée dans des régions d’accès difficile ou délicates, comme l’intestin et la vessie, la chirurgie robotisée est la meilleure solution. Elle est considérée comme une technique peu invasive, mais les régimes de santé ne la financent généralement pas, étant limitée à quelques hôpitaux. Dans certains cas, il est nécessaire d’effectuer une intervention chirurgicale plus radicale consistant à retirer l’utérus, les trompes et les ovaires. Elle n’est indiquée que dans les cas très réfractaires aux interventions chirurgicalles ou médicaux conventionnels.
Traitements avec des thérapies alternatives ou complémentaires
Comme son nom l’indique, elle n’est peut-être pas une solution à elle seule pour l’infection, mais elle offre un renforcement principalement en réduisant les signes.
La phytothérapie dans les soins de l’endométriose
Grâce à la phytothérapie, un remède basé sur l’utilisation de plantes pour soigner les maladies, les naturopathes ou herboristes utilisent les plantes suivantes pour traiter l’endométriose : fleur de camomille, racine de gingembre, hydraste du Canada, agripaume, framboise rouge, entre autres. Cette ligne de traitement associe l’infection à diverses causes telles qu’une diminution de l’immunité, le stress, l’anxiété, des antécédents chirurgicaux, l’exposition à des températures basses pendant le cycle menstruel ou des infections gynécologiques. Recherchez des professionnels qualifiés.
Médecine traditionnelle chinoise (MTC)
Pour la MTC, l’infection est due à une stagnation du flux sanguindans le bas-ventre, qui entraîne la formation de grosseurs et, par conséquent, des douleurs pelviennes et dorsales. Le terme chinois pour l’endométriose est neiyi, qui signifie « noyau interne ».
Il existe deux formules revitalisantes pour le bas du corps à base de plantes développées en 1800, qui sont encore largement utilisées. Une formule est le shaofu zhuyu tang et l’autre le gexia zhuyu tang. Les deux formules sont similaires et contiennent un grand nombre des herbes énumérées ci-dessous :
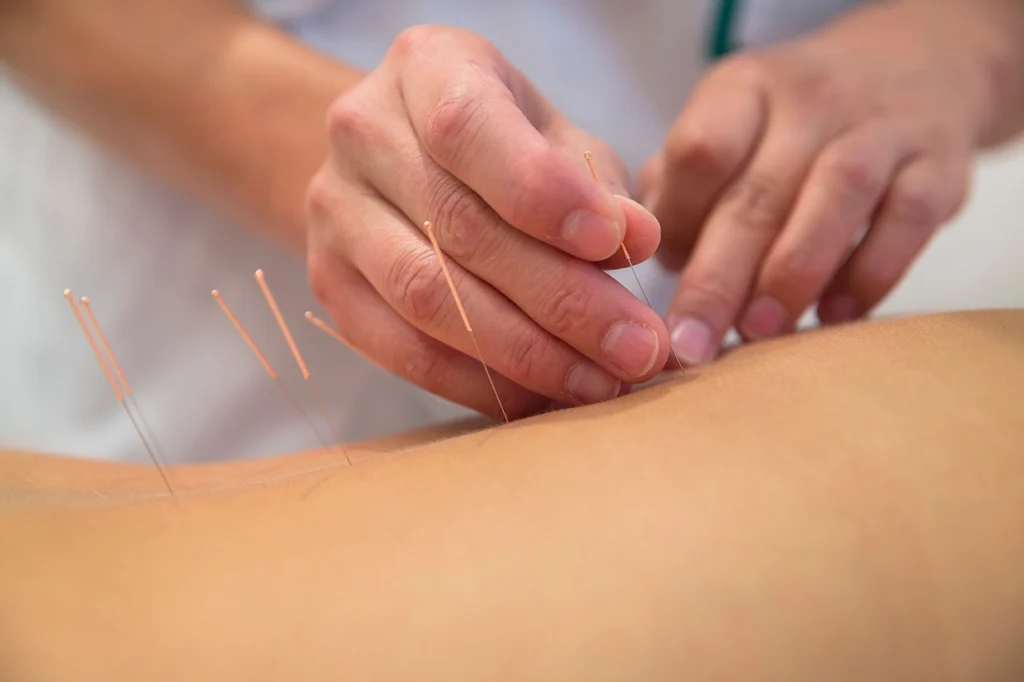
Acupuncture pour les soins de la muqueuse utérine
Elle fait partie de la MTC et est largement utilisée pour le soulagement de la douleur, principalement pelvienne. Habituellement, les points d’acupuncture utilisés pour les soins de l’endométriose sont situés dans les oreilles, l’abdomen, les poignets, les pieds, les jambes et le dos. Chaque point de suture où l’aiguille est insérée a une importance thérapeutique. L’objectif est de stimuler les terminaisons nerveuses et de libérer l’endorphine. Cette technique peut également améliorer la circulation sanguine.
Pendant les séances, qui peuvent être hebdomadaires ou plus, selon les indications du médecin, les aiguilles restent à des endroits de 20 à 45 minutes. Il est indiqué que la patiente dispose de son propre jeu d’aiguilles pour éviter une éventuelle contamination. Certains médecins associent la médecine naturelle à un traitement. Les autres remèdes qui peuvent être associés sont : la chiropratique et le massage, la TENS (stimulation transcutanée), les techniques de relaxation et l’homéopathie.
Traitement nutritionnel de l’endométriose
Un bon régime alimentaire est un remède sacré pour l’endométriose, ainsi que pour tout mal. Les aliments doivent privilégier les vrais aliments, achetés dans les foires, les sacs, les boucheries et les poissonneries, et éviter les produits industrialisés, avec des graisses trans, du sucre raffiné et un excès de gluten. Le secret est dans le bon sens ! Une exagération sporadique ne compromet pas la santé. Mais en devenant une habitude, elle nuit à l’ensemble du système. Ainsi, la recommandation sur l’alimentation des femmes atteintes d’endométriose ne varie pas beaucoup de ce passé pour tout le monde.
Les suppléments
Quant aux suppléments de vitamines et de minéraux, ils sont de bonnes indications. Mais, les suppléments ne remplacent pas une alimentation équilibrée. Les vitamines et les minéraux sont mieux absorbés lorsqu’ils proviennent de l’alimentation que des compléments.